
А.А. Голиусов,
К.Г. Гуревич,
Ю.В. Мартынов
И.М. Рабинович,
Е.Г. Фабрикант,
(Москва)
.
Особенности ВИЧ/СПИДа в стоматологической практике
Сложившаяся эпидемиологическая ситуация в отношении ВИЧ-инфекции на территории Российской Федерации характеризуется увеличением числа вновь выявляемых инфицированных ВИЧ при меняющихся ведущих путях передачи возбудителя. В связи с этим ВИЧ-инфекция стала важнейшей медико-социальной проблемой, так как кроме непосредственного социального значения - болезни и смерти миллионов людей, СПИД наносит также экономический и политический ущерб, что позволило отнести эту инфекцию к одной из важнейших социопатий современности.
Эпидемиологическая ситуация в отношении ВИЧ-инфекции осложняется еще и тем обстоятельством, что идет параллельное развитие эпидемий наркомании и вирусных гепатитов. Общность путей и факторов передачи возбудителей приводит к быстрому распространению ВИЧ-инфекции в группах, имеющих фактор риска инфицирования ВИЧ.
С 1996 г. стал регистрироваться стремительный рост числа инфицированных ВИЧ, что в определенной степени было связано с развернувшейся эпидемией наркомании, то есть увеличение числа случаев ВИЧ-инфекции, по всей видимости, явилось своеобразным индикатором, который отражал уровень наркотизации населения. По данным НИИ наркологии, число лиц, имеющих проблемы с наркотиками и обращающихся за медицинской помощью, соотносится с истинным числом больных наркоманией как 1:7. Следовательно, число страдающих наркоманией составляет более 2 млн. человек. В настоящее время в России распространение ВИЧ-инфекции в основном регистрировали среди лиц, употребляющих наркотики, причем установлена прямая сильная корреляционная связь между численностью наркоманов и лицами, входящими в группы заболевания ВИЧ-инфекцией и парентеральными гепатитами В и С.
Инфицирование молодых людей вирусами вышеуказанных инфекций приводит не только к количественному росту показателя заболеваемости ВИЧ-инфекцией, но и имеет важное медико-социальное значение, так как ВИЧ-инфицированные длительно остаются бессимптомными источниками инфекции и погибают от СПИДа в детородном и трудоспособном возрасте. Этими клинико-эпидемиологическими особенностями ВИЧ-инфекции объясняется ее исключительная социальная значимость, так как под угрозой находится демографическая ситуация в России.
Изучение эпидемического процесса ВИЧ-инфекции позволило достаточно полно разработать основные направления (стратегию) борьбы с этой болезнью. В то же время, в условиях эпидемического распространения ВИЧ-инфекции, идущие параллельно процессы выявления новых случаев инфицирования и накопление больных ВИЧ/СПИДом приводят к возрастанию заносов ВИЧ-инфекции в ЛПУ с увеличением вероятности профессиональных контактов медицинских работников с ВИЧ-инфицированными. В связи с этим возрастает роль определения факторов риска инфицирования и профессиональных рисков не только в целевых группах, но и среди медицинских работников, имеющих биологический фактор риска заражения ВИЧ, в частности среди врачей-стоматологов и среднего медицинского персонала, ввиду массовости оказания медицинской помощи населению. Поэтому особую значимость приобретает определение ведущих факторов риска инфицирования, что позволит совершенствовать комплекс профилактических мероприятий в отношении ВИЧ-инфекции в ЛПУ.
Особенности проявления ВИЧ-инфекции в полости рта
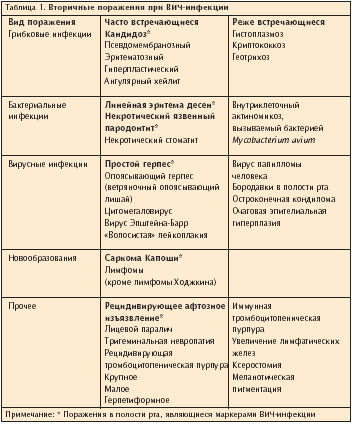
Проявление определенной патологии в полости рта может не только указать на наличие ВИЧ-инфекции; ряд поражений также является ранними клиническими маркерами инфекции, а некоторые и могут предсказать переход от ВИЧ к синдрому иммунодефицита (СПИД). Поражения в полости рта являются самыми ранними и самыми важными индикаторами ВИЧ-инфекции (табл. 1).
Врачи-стоматологи должны уметь распознавать связанные с ВИЧ стоматологические заболевания и обеспечивать надлежащее лечение и направление пациентов к соответствующим специалистам. Чаще всего дифференциальная диагностика подобной патологии может быть проведена на основании визуального осмотра и клинических особенностей течения заболевания. Развитие патологии напрямую связано с уменьшением количества CD4+ клеток и увеличением вирусной нагрузки, и является независимым индикатором прогрессирования ВИЧ-инфекции. У лиц с неизвестным статусом по ВИЧ подобные проявления в полости рта могут служить признаком возможного наличия ВИЧ-инфекции, хотя сами по себе они не являются диагностическим критерием. Связанная с ВИЧ патология полости рта присутствует у 30-80% ВИЧ-инфицированных лиц. У ВИЧ-положительных пациентов, не подвергающихся лечению, наличие определенных проявлений такого рода в полости рта может служить признаком прогрессирования заболевания. Следует также отметить, что у пациентов с ВИЧ-инфекцией, принимающих антиретровирусные препараты, наличие тех или иных проявлений такого рода в полости рта может означать повышение уровня вируса иммунодефицита человека в крови.
Последовательность осмотра пациента врачом-стоматологом для обнаружения клинических симптомов ВИЧ-инфекции имеет большое значение, так как патологические изменения на слизистой оболочке полости рта возникают наиболее рано, и их выявление играет решающую роль в своевременной постановке диагноза.
Поражения полости рта и слизистых оболочек у больных ВИЧ-инфекцией прежде всего связано с развитием так называемых вторичных заболеваний - оппортунистических инфекций и опухолей, характерных для иммунодефицитных состояний.
Выделено 3 группы подобных поражений:
1-я - поражения полости рта, часто связанные с ВИЧ-инфекцией: кандидоз, в том числе ангулярный хейлит, "волосистая" лейкоплакия, ВИЧ-гингивит, ВИЧ-периодонтит (генерализованный пародонтит), саркома Капоши, лимфома не Ходжкина;
2-я - поражения, реже связанные с ВИЧ-инфекцией (например, атипичные изъязвления, заболевания слюнных желез);
3-я - поражения, которые могут быть связаны с ВИЧ-инфекцией; бактериальные инфекции (исключая гингивит/не генерализованные формы пародонтита).
Поражения слизистой оболочки и кожного покрова обычно начинаются с развития кандидоза. Возбудитель - дрожжеподобные грибы рода Candida. Из 80 имеющихся видов около 20 патогенны для человека, однако наибольшее значение имеют кандидозы, обусловленные С. albicans и С. tropicalis. Грибы рода Candida поражают не только слизистые оболочки, но и кожу с ее придатками (волосы и ногти), а также внутренние органы.
Тремя разновидностями кандидоза, встречающимися в полости рта, являются ангулярный хейлит, эритематозный кандидоз и псевдомембранозный кандидоз.
Ангулярный хейлит проявляется как эритема или растрескивание углов губ. Он может возникать вместе с эритематозным кандидозом и псевдомембранозным кандидозом или отдельно от них; без лечения болезнь продолжается чрезвычайно долго
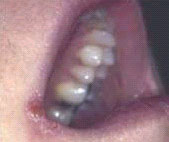
Эритематозный кандидоз (острый атрофический кандидоз) - вероятно, реже всего и ошибочнее всего диагностируемое проявление ВИЧ в полости рта. Заболевание проявляется как красное, плоское, едва различимое повреждение дорсальной поверхности языка или твердого либо мягкого неба. Повреждение может принимать "зеркальную" форму: если оно имеется на языке, необходимо обследовать небо на предмет наличия такого же повреждения, и наоборот.
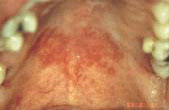 Данное заболевание имеет четкие симптомы: пациенты жалуются на жжение во рту, чаще всего - при приеме соленой или острой пищи и употреблении кислых напитков. Клинический диагноз основывается на внешнем виде повреждения, а также истории болезни пациента и его вирусологическом статусе. Наличие грибковых гиф или - чаще - бластоспор может быть подтверждено при помощи препарата гидроксида калия (KOH).
Псевдомембранозный кандидоз проявляется в форме мягких, белых творожистых бляшек на слизистой оболочке щек, языке или иных слизистых поверхностях. Эти бляшки легко снимаются шпателем; при этом они обычно оставляют на пораженной поверхности красные или кровоточащие пятна.
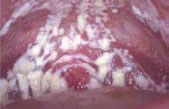 Как правило, заболевание бывает вызвано бактерией Candida albicans; все чаще, однако, появляются сообщения о присутствии бактерий, не относящихся к этому виду. Как и в случае эритематозного кандидоза, диагноз основывается на внешнем виде поражения. Эта форма кандидоза встречается у 83,3% больных ВИЧ-инфекцией.
Значительно реже встречается хронический гиперпластический кандидоз, напоминающий лейкоплакию курильщиков; элементы располагаются на слизистой оболочке щек, твердого и мягкого неба с обеих сторон.
Гистоплазмоз - сапронозный глубокий системный микоз с аспирационным механизмом передачи возбудителя. Вызывается двухфазным, или диморфным, грибом рода Histoplasma capsulatum. Неконтагиозен; встречаются мицеллярный и дрожжевой варианты. В зависимости от клинического течения, выделяют первичный гистоплазмоз легких и вторичный, диссеминированный, который развивается чаще в эндемичных районах (у 5% больных). При диссеминированных формах происходит поражение кожи, суставов, костного мозга, сердца, надпочечников, ЦНС. Летальность может достигать 20-30%.
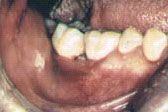 Поражение слизистых оболочек при диссеминированной форме гистоплазмоза резко выражено: десны, небо, глотка изъязвляются, поверхность язв становится бугристой, по краям - разрастание грануляций, инфильтрация. Возможны язвенные поражения подкожной клетчатки.
Бактериальные инфекции чаще вызывают ассоциации различных возбудителей (фузоспирохеты, стрепто- и стафилококки). Проявлением этих инфекций могут быть гингивит, ВИЧ-некротические поражения десны или слизистой оболочки щек, неба, ВИЧ-хронический пародонтит.
Клинически ВИЧ-гингивит (линейная эритема десен) проявляется в виде эритематозной непрерывной полосы шириной не менее 1,0 мм, идущей вдоль границы с зубами.
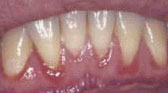 Отмечается кровоточивость десен на фоне анемичной прикрепленной части десны. Эти признаки могут исчезнуть через 3-4 недели, но вскоре вновь рецидивируют. Десна ярко-красная, отечная. Край десны и межзубные десневые сосочки некротизируются, покрываются желто-серым налетом, слабо спаянным с подлежащими тканями. Чаще поражаются участки слизистой оболочки в области фронтальных зубов, однако возможно распространение поражения в область жевательных зубов. Оно также может проявляться в виде бляшек наподобие петихии в области десневых сосочков. У части больных течение язвенно-некротического ВИЧ-гингивита прогрессирующее - ведет к утрате мягких тканей десны и костных структур, секвестрации. Некоторые данные указывают на взаимосвязь между наличием поддесневой колонии бактерий Candida и связанных с ВИЧ пародонтологических заболеваний, включая линейную эритему. Некоторые классификации относят линейную эритему десен к "заболеваниям десен грибкового происхождения".
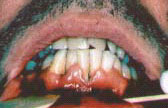 Некротический гингивит и пародонтит могут отражать наличие одного и того же заболевания, однако они различаются тем, что первый быстро разрушает мягкие, а второй - твердые ткани. Некротический язвенный пародонтит является признаком тяжелого угнетения иммунитета. Заболевание характеризуется сильной болью, выпадением зубов, кровоточивостью десен, неприятным запахом изо рта, изъязвлением десневых сосочков и быстрой утратой костной и мягких тканей. Болевые ощущения часто описываются пациентами как "боль глубоко в челюсти".
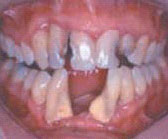 Вирусные инфекции часто способствуют возникновению поражения слизистой оболочки рта у больных ВИЧ-инфекцией.
Среди вирусных инфекций в клинической симптоматике у ВИЧ-инфицированных отмечают поражение слизистой оболочки полости рта, вызванное вирусом простого герпеса.
Простой герпес. Вирус простого герпеса - ДНК-содержащий вирус (Herpes simplex) из семейства Herpesviridae. Выделено 8 антигенных типов вируса; наиболее распространен тип 1. С вирусом типа 2 связывают возникновение генитального герпеса и генерализованной инфекции новорожденных. Первичная инфекция может быть бессимптомной, затем следует скрытый период.
Различают первичный и рецидивирующий простой герпес.
Основные клинические признаки простого герпеса: одномоментное появление на коже и слизистых оболочках высыпаний в виде сгруппированных мелких пузырьков (везикул), наполненных прозрачным серозным, постепенно мутнеющим содержимым. Часто герпес появляется на губах, коже вокруг рта, носа, реже - на коже щек, век, ушных раковин.
Первичный герпетический гингивостоматит имеет локальные и общие проявления. Болеют обычно дети, подростки или взрослые до 25 лет. Заболевание сопровождается лихорадкой и недомоганием. Отмечают припухлость и болезненность регионарных лимфатических узлов. Через 1-2 дня могут появляться поражения на десне, твердом небе и других участках слизистой оболочки рта и красной каймы губ.
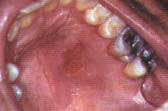 Элементы поражения представляют собой пузырьки, которые быстро вскрываются и превращаются в болезненные эрозии и язвы неправильных очертаний. Их заживление происходит в сроки от 1 дня до
2 недель. Исчезают и общие признаки заболевания.
При ВИЧ-инфекции отмечают частые и упорные рецидивы герпетического поражения слизистой оболочки ротовой полости, губ и гениталий. По локализации эти поражения атипичны и болезненны, сохраняются длительно; возникают на языке, мягком небе, дне полости рта, на губах и периорально.
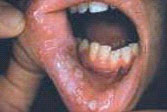 Герпетические язвы при ВИЧ-инфекции большие, диаметром до 3 см, приобретают форму кратера с приподнятыми, неправильной формы краями и красным дном, могут быть покрыты серовато-белым налетом. Некоторые изъязвления имитируют элементы многоформной эритемы, язвенно-некротический стоматит или сходны с тяжелой формой кандидоза слизистой оболочки рта. Рецидивирующий герпес в полости рта начинается с появления небольшого скопления везикул, которые, разрываясь, образуют маленькие болезненные изъязвления, способные сливаться. Поражения тканей полости рта, включая твердое небо, должны вызывать у специалиста подозрение на наличие вируса простого герпеса. Зачастую герпетические изъязвления исчезают без медицинского вмешательства. Через 2-4 дня пузырьки подсыхают с образованием рыхлых корочек, под которыми постепенно происходит эпителизация. Иногда пузырьки сливаются в многокамерный плоский пузырь, при вскрытии которого выявляется эрозия неправильных очертаний. Высыпания при рецидивирующем герпесе обычно располагаются на одном и том же месте. Высыпания герпеса сопровождаются ощущением зуда, покалывания, иногда боли. Постепенно корочки отпадают, эрозии эпителизируются.
Опоясывающий герпес. Это вирусное заболевание, вызываемое ДНК-содержащим вирусом (Varicella zoster virus - VZV) из семейства Herpesviridae.
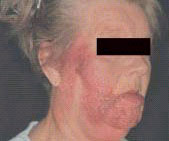 Основные клинические признаки опоясывающего герпеса: остро возникающие высыпания сгруппированных пузырьков на эритематозном основании по ходу отдельных нервов, обычно на одной стороне туловища.
Заболеванию предшествуют продромальные явления: ощущение покалывания, зуд, особенно часто - невралгические боли по ходу нерва. Резко выражены боли при локализации сыпи в области разветвлений тройничного нерва. Могут наблюдаться покалывание, гипералгезия, парестезия, возможно повышение температуры тела (в отдельных случаях до 38-39OС).
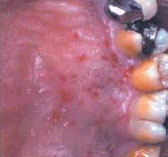 Высыпания на коже начинаются с отечной эритемы, на фоне которой вскоре появляются пузырьки с мутноватым серозным или серозно-геморрагическим содержимым.
Обычно возникает несколько групп пузырьков. Наиболее частая локализация высыпаний опоясывающего герпеса - по ходу межреберных нервов. Особо тяжелым течением отличается опоясывающий герпес, развивающийся в области разветвления первой ветви тройничного нерва.
Через 5-7 дней эритематозный участок бледнеет, экссудат пузырьков ссыхается в корочку. Под корками постепенно идет эпителизация. Через 2-3 недели корки отпадают, и на месте высыпаний остаются гиперемированные пятна, которые медленно исчезают.
Опоясывающий герпес возможен в любом возрасте, однако у детей до 10 лет он встречается редко. Прогноз в большинстве случаев благоприятный. Однажды перенесенное заболевание повторно, как правило, не возникает.
При ВИЧ-инфекции проявления опоясывающего герпеса могут быть любой локализации, в том числе на лице и слизистой оболочке полости рта, а в стадии СПИДа простой и опоясывающий герпес протекает с еще большей выраженностью высыпаний, что сопровождается наслоением вторичной пиогенной микрофлоры и тяжело переносится больными.
"Волосистая" лейкоплакия (ротовая вирусная лейкоплакия, плоская кондилома, ворсинчатая лейкоплакия) встречается у 98% больных ВИЧ-инфекцией, являясь, таким образом, маркером заболевания. Происхождение "волосистой" лейкоплакии связано с высоким уровнем репликации вируса Эпштейна - Барр в клетках эпителия языка.
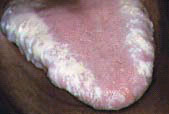 "Волосистая" лейкоплакия характеризуется одно- или двусторонним поражением боковых поверхностей языка в виде белых складок или выступов, которые могут распространяться на спинку языка, слизистую оболочку щек, дно полости рта и небо. Налеты не поддаются удалению. С появлением мощных антиретровирусных препаратов произошло заметное сокращение случаев заболевания "волосистой" лейкоплакией. Данное заболевание протекает, как правило, бессимптомно и не требует лечения, разве что из косметических соображений, пациентов может беспокоить лишь неприятный вид языка. Важно, однако, то, что "волосистая" лейкоплакия наблюдается при снижении иммунитета, и ее наличие у пациента, проходящего курс антиретровирусной терапии, может свидетельствовать о неадекватности лечения.
Характерная особенность "волосистой" лейкоплакии состоит в том, что возникающие изменения плотно спаяны со слизистой оболочкой - ее поверхность в местах поражения варьирует от гладкой до морщинистой. Эти плотные белые участки слизистой оболочки сравнимы с классическими лейкоплакическими поражениями, наблюдающимися у пожилых.
Заболевание обнаруживают случайно, его следует дифференцировать с карцинозом слизистой оболочки, гиперкератозной формой плоского лишая, кандидозом.
Бородавка вирусная. Заболевание, частично поражающее ВИЧ-инфицированных, вызывается ДНК-содержащими папилломавирусами из семейства Papovaviridae группы Papillomavirus. Известно около 50 человеческих папилломавирусов, из которых типы 6 и 11 ассоциируются с образованием бородавок на слизистой оболочке ротоглотки и половых органов.
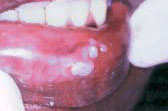 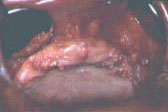 Количество случаев появления в полости рта бородавок, вызываемых вирусом папилломы человека (HPV), существенно увеличилось с появлением новых высокоэффективных антиретровирусных препаратов. Исследования, проведенные организацией, в которой работает автор, показывают, что риск возникновения вызванных HPV бородавок связан с десятикратным (1-log10) или еще большим снижением уровня ВИЧ-РНК в плазме крови в течение 6 месяцев, предшествующих диагностированию вируса папилломы человека; это заставляет предположить, что появление бородавок может быть связано с восстановлением иммунитета. Поверхность бородавок может быть похожа на цветную капусту, иметь острые выступы, быть выпуклой или плоской.
У ВИЧ-инфицированных описаны множественные кондиломы альвеолярных отростков нижней и верхней челюстей, неба. Их появление предшествует переходу ВИЧ-инфекции в стадию СПИДа.
Также часто встречаются афтозные изъязвления, причина их возникновения неизвестна. Поражения характеризуются окружающим их воспалением и желто-серой псевдомембранной оболочкой.
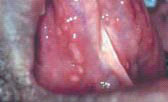 Они весьма болезненны, особенно при употреблении соленой, острой или кислой пищи или напитков, а также твердых или жестких продуктов. У пациентов с дефицитом иммунитета такие поражения держатся дольше 7-14 недель, характерных для этого заболевания у людей с иммунитетом нормальным.
Нейропенические изъязвления - крайне болезненны, могут появляться на всех тканях полости рта; их образование связано с уровнем абсолютного числа гранулоцитов ниже 800/мл. Данные поражения все чаще встречаются у ВИЧ-инфицированных пациентов, хотя причина этого повышения уровня заболеваемости остается невыясненной.
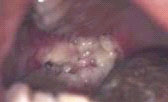 Крупные, необычно выглядящие или внезапно появившиеся язвы в полости рта, которые невозможно отнести к какому-либо иному виду язв или этиология которых неизвестна, должны навести врача на мысль об этом заболевании.
Саркома Капоши по-прежнему остается наиболее часто встречающимся злокачественным заболеванием полости рта, связанным с ВИЧ, хотя его распространенность резко снизилась в эпоху эффективных антиретровирусных препаратов. Саркома Капоши - новообразование эндотелиальных клеток, наиболее частое злокачественное новообразование, развивающееся у больных ВИЧ-инфекцией. В происхождении саркомы Капоши участвует вирус простого герпеса типа 8 вместе с tat-протеином ВИЧ (KSHV).
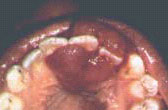 Обычно саркома Капоши, не связанная с ВИЧ-инфекцией, возникает в пожилом возрасте, проявляется симметричным поражением дистальных участков нижних конечностей с распространением в дальнейшем на другие отделы кожных покровов.
Отличительными чертами саркомы Капоши, возникающей при ВИЧ-инфекции, являются молодой возраст больных и агрессивность течения. Как начальный признак ВИЧ-инфекции саркома Капоши встречается у 30% больных, при этом у 50-90% из них наблюдается поражение полости рта. Она может проявляться в виде пятен, узелков, вздутий или язв, а цвет варьируется от красного до пурпурного; на ранней стадии поражения бывают, как правило, плоскими, красными и бессимптомными, с течением времени пораженные ткани темнеют. Развивающиеся поражения могут мешать нормальному функционированию полости рта и становиться симптоматическими вследствие травмы или инфекции. Для постановки окончательного диагноза необходима биопсия.
В-клеточная лимфома (не Ходжкина) описана в 1982 г. Это - вторая по распространенности опухоль у больных ВИЧ-инфекцией (после саркомы Капоши).
У сероположительных лиц появляются красноватого цвета плотные эластические разрастания под неповрежденным эпителием в ретромолярной области на десне.
Следует отдельно отметить, что общая частота проявлений ВИЧ в полости рта изменилась с появлением эффективных антиретровирусных лекарств. В целом наблюдается сокращение доли случаев кандидоза, саркомы Капоши, "волосистой" лейкоплакии и некротизирующего язвенного пародонтита; увеличивается количество случаев заболеваний слюнных желез, появления бородавок в полости рта и кариеса в форме "синдрома ломких зубов"; процент случаев язвенных заболеваний полости рта остается относительно неизменным.
Кроме того, врач-стоматолог должен помнить, что при проведении АРВ терапии у ВИЧ-инфицированных достаточно часто возможны проявления ксеростомии, являющейся главным фактором разрушения зубов у данной группы пациентов.
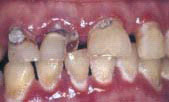 Более чем 400 лекарственных препаратов вызывают симптомы "сухого рта". Около 30-40% ВИЧ-инфицированных людей страдают умеренной или тяжелой формой ксеростомии вследствие приема лекарств (например, диданозина (didanosine) или проникновения клеток CD8+ в главные слюнные железы. Изменение количества и качества слюны, включая ухудшение ее антибактериальных свойств, приводят к быстрому развитию кариеса или пародонтологических заболеваний.
Принимая во внимание, что выявить все источники возбудителя не всегда представляется возможным, в основу мероприятий по защите медицинских работников от ВИЧ и вирусов гепатита положен следующий универсальный принцип: всех пациентов следует рассматривать как потенциально инфицированных.
В связи с этим необходимо обязательное выполнение всеобщих (универсальных) мер предосторожности, в рамках которых кровь и биологические жидкости всех пациентов следует рассматривать как потенциально инфицированные и при работе с ними всегда предпринимать соответствующие меры защиты, а не полагаться на собственную проницательность в отношении принадлежности того или иного пациента к группе имеющих фактор "высокого риска" инфицирования, например, ВИЧ и/или вирусами гепатитов.

|



